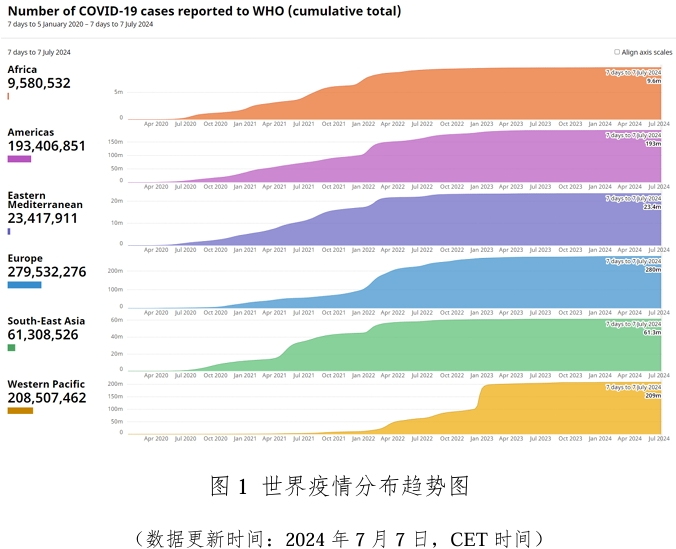
世界各地确诊病例,累计数量超过了7.7亿例之数,其中美国在前,中国居次,印度位三。然而,在这一串显得寒冷的数字背后,实际是一场全球性重大考验,在这场考验里,发达国家、发展中国家,医疗方面的不足之处,都同时被暴露出来。
疫情照出的ICU裂缝
2020年3月起,至2021年4月,美国625家医院之中,有393家发出警报。急诊科人员众多甚至拥挤不堪、ICU病员满员、呼吸机数量不够使用,这些场景并非仅仅出现在中低收入国家。研究表明,高峰阶段进入ICU的新冠患者,死亡风险相较于低峰时期高出将近两倍。这并非是设备方面的问题,而是系统承受能力达到了极限。
应对方式方面,美国医院呈现出一种较为统一的态势,其中,有97%的医院选择取消择期手术,在非外科手术上,有95%的医院将其推迟进行。然而,在场地建设方面,仅有13%的医院去非医疗场地建新病房,在分诊方案上,只有5.6%的医院着手开展部署实施相关工作,对于多人共用呼吸机这一情况做出考虑的医院比例更低,不到5%,也就是说,实际上大家都在削减常规业务,但是却明显只有极少数人切实把床位拓展出来了。
日本没增一张床
日本于疫情期间,未曾增添一张ICU床位,重症监护室以及高依赖护理病房的容量毫无变动,床位使用率却反倒下降了,医生收治病人的标准没有改变,重症患者也并未集中于少数顶尖医院接受治疗,专家组估算的峰值需求,远远超过了日本医疗系统能够消化的范畴。
所能做的仅仅是将普通病房转变为临时ICU,让并非重症专业的护士顶上去,这并非是长期的方案,然而当时只能这般去做,非新冠重症患者的住院死亡率并未由于此而升高,这表明在挤占普通病人资源的情形下,日本勉强维持住了质量底线。
澳大利亚的研究跑在病毒前
澳洲的重症团队,在疫情刚开始的时候,就着手去收集数据,并且开展临床研究。ANZICS指南,并非仅仅关注病毒该如何进行防范,而是直线式地直接引导ICU去制定分阶段的激增计划。一方面包括先进的设备以及高水平的医生,可真正使得澳洲能够抵御住冲击的,是预案掌握在手中,研究同时在进行飞速跟进。
资源管理被他们从“应急反应”改成了“前置设计”,并非等病人大量涌入后才去想办法,而是预先算好到第几周时床位要增加多少倍,根据哪里调来人员,又有哪些手术需先行暂停,这样的一套逻辑后来被许多少不多国家级别人士给拿来借鉴了。
中国重症的真实世界数据该动了
我国重症医生的总量原本就是不够充足的,领军人才更是处于稀缺的状态,并且这些人都集中在三级医院,二级医院几乎呈现出空白的状态。但是从另一方面来看,我们手中掌握着全球最为丰富的重症临床记录,新冠时期的呼吸机参数,用药方案,转归数据,这些可都是实实在在的有价值的东西。
如下这些数据处于不同医院的系统之中,其格式并非统一,标准也各式各样。若不将它们转变为能够进行分析、以及可以实现共享的数据库,那么它们就始终只是病历本上所记录的字,而并非是用于科研的弹药。当下应当特别重视针对高发病种确定好数据标准,并且建立重症专病库,这是当前需要投入资金、安排人力积极去做的事情。
重症扩容不是多买呼吸机
当属美国,于ICU呈现爆满态势之际,其所最为匮乏的并非是设备,而是能够将设备有效运用起来的人员。日本已然予以佐证,即便不增加床位,借助内部进行调整,也能够勉强支撑一阵子,然而其上限却颇为明显呢。澳大利亚则清晰表明,仅仅拥有指南是远远不够的,务必要让每一家医院都确切知晓自身究竟处于激增计划的哪一个阶段呀。
重症救治能力建设绝非简单等同于多购置几台监护仪的行为,它涵盖了人才梯队所具备的厚度,涉及二级医院对于转诊病人的承接能力,关乎跨科室抽调护士时培训是否能够及时跟上,还关联着数据能否实现跨院流动。疫情的出现,将这根链条之上所有存在松动情况的螺丝钉都清晰地显露了出来。
下一场大考靠什么
经过三年疫情,重症医学从处于边缘位置的科室,走到了备受瞩目的地方,然而,当那层光环渐渐褪去之后,编制方面、薪酬给付方面、科研支持方面,是否能够保持延续性?那些在内科轮转且去过ICU的医生,回到原来科室以后,应急技能要怎样得以留存?二级医院的ICU,空着的床位比例并不低,可是当真正有重症病人到来的时候,敢不敢接收、能不能稳妥地接收?
我国新冠重症致死率于全球范畴内处在极低水准,这是重症人员奋力拼搏得来的。然而要稳固这个成果,就得将疫情时期临时扩充的床位、外借的人员、积攒的数据,切实转变为制度性能力。
你可曾留意,你身处的城市,三甲医院与区级医院的ICU床位间的差距究竟有多大呢?来评论区讲讲你所见到的医疗资源分布情形,点赞并转发,以使更多人瞧见这个极易被忽视的差距。